بقلم د. يسرا أحمد السنوسي

وسط الاهتمام البالغ بجمال البشرة تنتشر بيننا في الآونة الأخيرة بعض الأمراض الجلدية المناعية التي تسبب الضيق النفسي والاجتماعي للمصاب بها، وذلك بسبب النظرة الخاطئة من المجتمع تجاه مثل هذه الأمراض، ويعد مرض البهاق من أكثر هذه الأمراض انتشارًا التي تصيب أي فئة عُمرية مُسببةً الازعاج النفسي لحاملها؛ لذلك حرصنا في أسرة وطب على تسليط الضوء على هذا المرض والرد على كل التساؤلات الخاصة بمرض البهاق من أسباب، وأعراض، وكيفية تشخيص، وطرق العلاج المختلفة لمرض البهاق.
ما هو مرض البهاق:
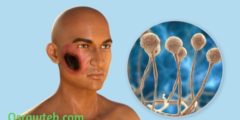
يعد مرض البهاق مرض صبغي مُكتسب يحدُث فيه تحطم وموت لخلايا الميلانين(الخلايا المسئولة عن لون الجلد) أو توقف وظيفتها، وتحدث عملية التحطم ببطء مما ينتج عنه قلة أعداد خلايا الميلانين تدريجيًا، فينتج عنه فقدان صبغة الجلد في صورة بقع، وتظهر هذه البقع في عدة أماكن بالجسم حسب نوع مرض البهاق ولكن أكثر المناطق وأولها إصابة هي المناطق المعرضة من الجسم للشمس مثل اليدين، والقدمين، والذراعين، والوجه، والشفتين، وحول العين.
أعراض مرض البهاق:
تتمثل أعراض مرض البهاق في الآتي:
*فقدان لون الجلد الطبيعي.
*ظهور بقع بيضاء في الجلد، وتبدأ بالمناطق المعرضة للشمس أولا ثم حسب نوع المرض ينتشر تدريجيا.
*لا تقتصر الأعراض على الجلد فقط بل يصيب أيضا الأغشية المخاطية للأنف و داخل الفم.
*الظهور المبكر للشعر الأبيض أو الرمادي في الرموش، أو الحاجبين، أو فروة الرأس، أو اللحية.
*يُمكن للبهاق أن يأتي بصورة فقدان أو تغير في لون الطبقة الداخلية لمقلة العين(الشبكية).
يؤثر البهاق على الأشخاص باختلاف أنواع بشرتهم، ولكن لوحظ انتشاره بشكل أكبر بين الأشخاص ذوي البشرة الداكنة.
تتميز هذه البقع البيضاء بعدة مميزات:
⬅حوافها المحددة والمحدبة وشكلها الدائري أو البيضاوي أو في صورة خطوط.
⬅حجمها من ملليمترات إلى سنتيمترات.
⬅تزداد تدريجيا في حجمها ولا يمكن التنبؤ بحدة المرض أو معدل الزيادة في حجمها.
أما عن الفئة العمرية فمرض البهاق لا يصيب فئة عمرية معينة، ولكن في الغالب بين عمر من 10 إلى 30 عاما.
ما هي أنواع مرض البهاق؟
⬅ البهاق القطعي أو المحدد أو الجزئي(Segmental) يتميز هذا النوع بظهور بقعة بيضاء واحدة أو أكثر متبعةَ خطوط بلاشكو (خطوط نمو الخلايا الطبيعية بالجلد)؛ فلا تتعدى خط منتصف الجسم وتكون في جهة واحدة من الجسم، ويصيب هذا النوع الفئات العمرية الصغيرة، وتنتشر بشكل أسرع، ويستمر لمدة عام أو اثنين ويتوقف بعد ذلك، ولا يكون مصاحبًا لها أية أمراض مناعية أو أمراض الغدة الدرقية.
⬅ البهاق المنتشر أو العام أو الكلي (Non Segmental) تظهر البقع في هذا النوع على أجزاء الجسم المختلفة بشكل متماثل، وقد خدم مصطلح البهاق العام مظلة لتشمل جميع أنواع البهاق التي لا يمكن تصنيفها على أنها البهاق القطعي، ويرتبط هذا النوع ارتباطا وثيقا بعلامات المناعة الذاتية أو الالتهابات مثل الوحمة الهالية والأجسام المضادة للغدة الدرقية.
⬅Koebner Phenomenon: ظاهرة يصاب فيها المريض بالبهاق بعد تعرضه لجرح بالجلد أو حرق مثل حروق الشمس وغيرها فتظهر بقع بيضاء عند الجرح أو الحرق.
أمثلة البهاق المنتشر أو العام:
⬅البهاق المحلي Focal: تظهر البقع في هذا النوع في منطقة محددة ولكن لا تتبع توزيع البهاق القطعي.
⬅البهاق المُعمم Generalized: يتبع التوزيع غير القطعي أو العام ويعد هذا النوع أكثر انتشارًا من البهاق المحلي، وينقسم إلى 3 أنواع:
*البهاق الذي يصيب الأصابع البعيدة والمناطق المحيطة بالوجه.
*البهاق الذي تكون فيه البقع متناثرة وعلى شكل واسع.
*البهاق العالمي ويكون فيه فقدان للون الجلد بكامل الجسم.
اسباب مرض البهاق:
هناك عدة نظريات تفسر حدوث تحطم خلايا الميلانين، ولكن السبب الأكيد وراء حدوث مرض البهاق غير معروف حتى الآن، ووُجد أن التعرض للعديد من الضغوطات النفسية، والحوادث المأساوية، والمشاكل الاجتماعية والعاطفية كلها عوامل تؤثر في الإصابة بالبهاق.
⬅ العامل الجيني: تلعب العوامل الوراثية، والجينية، والتاريخ العائلي دورًا في الإصابة بمرض البهاق، ولوُحظ ذلك في ثُلث حالات البهاق.
⬅العامل البيئي: التعرض لحروق الشمس باستمرار، وبعض المواد الكيميائية يؤدي أحيانا إلى الإصابة بمرض البهاق.
⬅نظرية اضطرابات المناعة الذاتية: وُجد ارتباط بين مرضى البهاق و أمراض المناعة الذاتية الأخرى مثل (مرض السكر النوع الأول، ومرض الغدة الدرقية،مرض أديسون، مرض الثعلبة…وغيرها)
⬅النظرية العصبية: تتبنى هذه النظرية فكرة النواقل العصبية أو الكاتيكولامينات (Catecholamines)، التي تُفرز في نهايات الأعصاب الطرفية فتعمل على تثبيط عملية تصنيع الميلانين(صبغة الجلد)، وذلك عن طريق تكسير خلايا الميلانين، ومما يرشح صحة هذه النظرية نوع البهاق القطعي.
⬅نظرية التحطيم الذاتي: تتحطم فيها خلايا الميلانين ذاتيا ويقل عددها تدريجيا.
هل مرض البهاق مُعدى؟
من خلال معرفتك أسباب البهاق عليك استنباط الإجابة على هذا السؤال، فبالطبع لا يمكن أن يكون مرض البهاق معدي على الإطلاق؛ إذ أن أسبابه إما مناعية أو جينية أو أسباب أخرى ليس لها علاقة بأي عدوى، لذلك علينا مراعاة شعور مريض البهاق وعدم النفور منه أو البعد عنه، بل علينا تصحيح المفاهيم الخاطئة بخصوص هذا المرض.
تشخيص مرض البهاق:
يعتمد تشخيص البهاق على التاريخ الطبي والعائلي، وفحص الطبيب(الفحص السريري)، فيعتمد فيها على صفات البقع البيضاء وحجمها وعدة عوامل أخرى، ونظرًا لالتباس التشخيص والتشابه بين هذه البقع مع عدة أمراض أخرى، يلجأ الطبيب أحيانا إلى أخذ عينة أو خزعة من الجلد لفحصها ميكروسكوبيًا، فيظهر مرض البهاق مجهريًا بفقدان كامل لتصبغ البشرة، وغياب كامل لخلايا الميلانين، بالإضافة إلى ظهور بعض الخلايا الليمفاوية سطحيًا حول الأوعية الدموية، ويمكن للطبيب أيضا طلب بعض التحاليل لعلامات المناعة الذاتية، وصورة دم كاملة لفقر الدم،…غيرها.
مضاعفات مرض البهاق:
*يتسبب شكل البشرة لمريض البهاق في الضيق النفسي والاجتماعي.
*يتسبب أحيانا مرض البهاق في سرطان الجلد لذلك عليك الاهتمام وزيارة الطبيب.
*التهاب القزحية وفقدان السمع أحيانا.
علاج مرض البهاق:
يهدف علاج البهاق إلى توحيد واستعادة لون الجلد، ولا يمكن التنبؤ بنتائج هذه العلاجات؛بالإضافة إلى آثارها الجانبية الخطيرة لذلك عليك التوجه للطبيب فورًا لاختيار العلاج المناسب لحالتك.
التأقلم والدعم النفسي:
يتسبب شكل البشرة لمرضى البهاق بالضغط النفسي والاجتماعي، والخجل، والحزن، بالإضافة إلى مايسببه لك البهاق في الحد من أنشطتك وأعمالك اليومية ؛لذلك إن كنت مُصابًا بالبهاق عليك الآتي:
*التواصل الجيد مع الطبيب المختص للتعرف على المرض بصورة أكثر ومعرفة خيارات العلاج المتاحة والمناسبة لحالتك، ومن أهم هذه النقاط أن البهاق لا يعد مرضًا معديًا، وعلاجاته تحتاج لفترات طويلة ولا يمكن أبدًا الشفاء منه، ولكن الهدف الرئيسي هو التحسن واستعادة لون الجلد المصاب ومحاولة التحكم في المرض بقدر المستطاع.
*التواصل مع طبيب نفسي ومجموعات دعم نفسية لمرضى البهاق وذلك حتى تستطيع ممارسة حياتك بصورة طبيعية.
الأدوية:
⬅الكورتيكوستيرويدات(الكورتيزونات) وتستخدم إما بالفم لفترة أسبوعين فقط للتحكم في المرض إن كان البهاق ينتشر بصورة سريعة، والصورة الأخرى هي الكريمات الموضعية للتحكم في الالتهابات ويُساعد على إرجاع لون البشرة ويستخدم لمدة عدة شهور، وتعد هذه الأنواع من الأدوية سهلة وفعالة خصوصًا إذا اُستُخدمت في وقت مبكر، ولكن قد تسبب عدة آثار جانبية مثل ترقق الجلد وظهور بعض الخطوط على الجلد.
⬅السورالين (Psoralens) يمكن أن تُستخدم هذه الأدوية بصورة موضعية ولكن يجب تخفيفها بالكحول 50-70%، وللحصول على أفضل النتائج يُدمج السورالين مع العلاج بالضوء، فيستخدم السورالين تركيز 0.6 مج/كجم ساعتين قبل التعرض الحذر والتدريجي للأشعة فوق البنفسجية من النوع أ(UVA)، أو النوع ب(UVB) وذلك ثلاث مرات أسبوعيا لعدة شهور، وحديثًا تم استبدال UVA بالأشعة فوق البنفسجية نوع ب ضيقة النطاق لقلة آثارها الجانبية.
⬅تاكروليمس أو بيميكروليموس(Tacrolimus) مثبطات إنزيم الكالسينيورين وهي أدوية تؤثر وتتحكم بالجهاز المناعي وتستخدم مع العلاج بالضوء، ولكن حذرت هيئة الغذاء والدواء من الصلة بين هذه الأدوية وسرطان الجلد.
⬅واقيات الشمس التي تعد من الضروريات لمرضى البهاق وذلك لأن صبغة الميلانين تعد حاجز للوقاية من حرارة الشمس وأشعتها الضارة، فعند فقدان الميلانين يفقد الجلد هذا الحاجز ويصبح معرضًا بسهولة للإصابة بالحروق الشمسية التي تكون أكثر سوءًا في مرضى البهاق، وتستخدم واقيات الشمس أيضًا للوقاية من حدوث (ظاهرة كوبنر).
العلاج بالليزر:
يفيد الليزر(308nm) في بعض الحالات التي تكون فيها البقع محدودة ومستقرة.
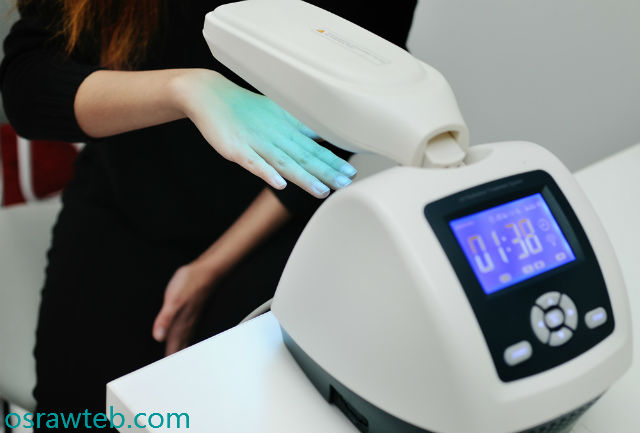
العلاج بالضوء:
تحديدًا(Narrow-Band UVB)الأشعة فوق البنفسجية نوع ب ضيقة النطاق (311nm)، وتتميز هذه الأشعة بعدة مميزات فهي العلاج الأكثر أمانًا، ولا تحتاج لأدوية السورالين لتكون أكثر فاعلية، والوحيدة المتاحة والفعالة لحالات بهاق جفن العين، وتعد الأكثر أمانا لحالات البهاق العامة في الأطفال، ويمكن استخدامه للحوامل، بالإضافة إلى عدم حدوث زيادة تصبغ كأثر جانبي لها).
إزالة الصبغة:
تستخدم فقط في حالة انتشار البهاق وعدم نجاح العلاجات الأخرى، ويتم ذلك عن طريق استخدام 20% (Monobenzyl ether of hydroquinone ) على المناطق الغير مصابة بهدف تفتيح لون الجلد الأصلي تدريجيًا لتمتزج مع المناطق والبقع متغيرة اللون، ويحتاج فترة تسعة أشهر أو أكثر، ولها عدة آثار جانبية كالاحمرار، والحكة الشديدة…وغيرها.
العلاج الجراحي:
يُستخدم فقط في حالات البهاق القطعي، أو المحدد في مناطق صغيرة وغير القابل لإعادة التصبغ ومنها:
تطعيم الجلد: ويتم ذلك عن طريق إزالة الجلد ذو الصبغة الطبيعية ويرقع بها المناطق المصابة ومن آثارها الجانبية العدوى وفشل الترقيع.
زراعة خلايا الميلانين: وذلك بإزالة خلايا الميلانين وإتاحة لها النمو في المختبر ثم تُزرع الخلايا في المناطق المصابة من الجلد.
التصبغ المجهري: وذلك بصبغ الصبغة في البشرة، وهذا هو الأفضل لمنطقه الشفة، ولكن يكون من الصعب أن تتطابق مع لون البشرة الأصلي.
وبالنهاية مرض البهاق لا يمكن أن يُعالج تمامًا ولكن تهدف علاجاته إلى التحكم بالمرض قدر المستطاع ومحاولة استعادة صبغة الجلد، وبالتالي يحتاج إلى فترات علاج طويلة تصل إلى عدة شهور ولكن لا داعي للقلق فهناك استجابة للكثير من المرضى لطرق علاجه المختلفة، وللتعرف على المزيد عن مرض البهاق وكل ماهو جديد في علاجات البهاق تابعنا في أسرة وطب.